




Principes de l’accès aux soins
Les établissements et praticiens du secteur privé définissent leurs propres modalités de fonctionnement, hors du cadre tarifaire de la sécurité sociale.
Un choix de praticien et d’établissement
Des délais de prise en charge optimisés
La liberté de sélectionner son médecin ou sa clinique permet d’établir une relation de confiance durable. Cette organisation favorise une réactivité accrue, se traduisant par des délais pour obtenir un rendez-vous ou une intervention significativement réduits par rapport aux circuits conventionnels, un avantage majeur.

Le généraliste, pivot du parcours de soins
Interlocuteur privilégié, le médecin de famille assure un suivi global et sur le long terme. Il connaît l’historique médical, le contexte de vie et les antécédents de chaque membre de la famille. Cette proximité lui permet de réaliser des diagnostics précis, d’orienter vers le bon spécialiste et de coordonner les différentes interventions.

La consultation pour le diagnostic initial
Il effectue l’anamnèse, l’examen clinique et prescrit les premiers examens complémentaires si nécessaire.

Le suivi des pathologies chroniques complexes
Il gère le traitement, ajuste les posologies et assure la prévention des complications diverses.
L’orientation vers un confrère spécialiste
Après analyse, il adresse le patient au praticien le plus apte à traiter sa condition.
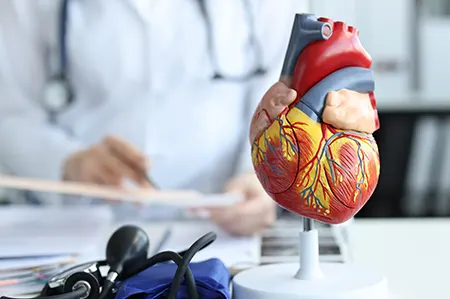
L’accès direct aux expertises médicales
01
Cardiologie pour la santé du cœur
Suivi de la tension, bilans cardiaques complets et prévention des risques cardio-vasculaires.
02
Dermatologie pour les affections cutanées
Prise en charge des maladies de peau, surveillance des grains de beauté, traitements localisés.
03
Gynécologie pour le suivi féminin
Consultations régulières, contraception, accompagnement des différentes étapes de la vie d’une femme.

25
Plateau technique
Technologies de pointe

Les interventions en clinique privée
Les établissements chirurgicaux privés se distinguent par leur organisation optimisée pour des interventions programmées. De la chirurgie orthopédique à la chirurgie viscérale, ils offrent un environnement contrôlé et un suivi personnalisé. Le patient peut choisir son chirurgien, qui le suivra de la consultation préopératoire jusqu’à la fin de sa convalescence.
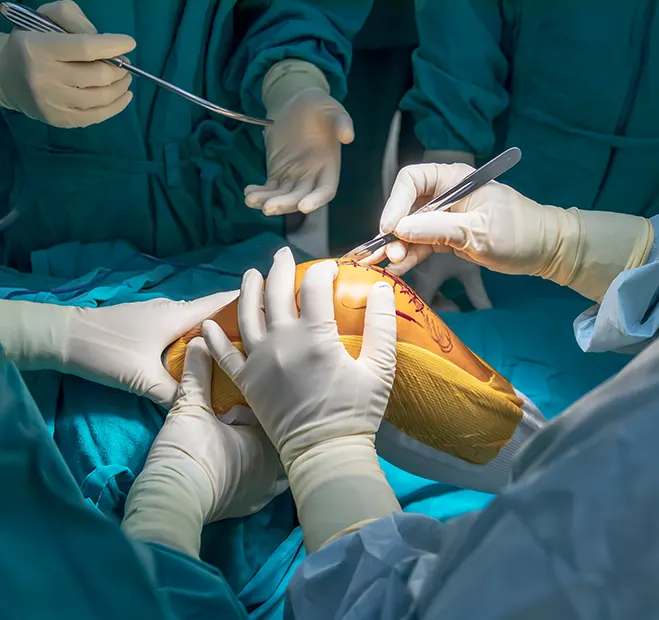
Chirurgie orthopédique
Pose de prothèses articulaires
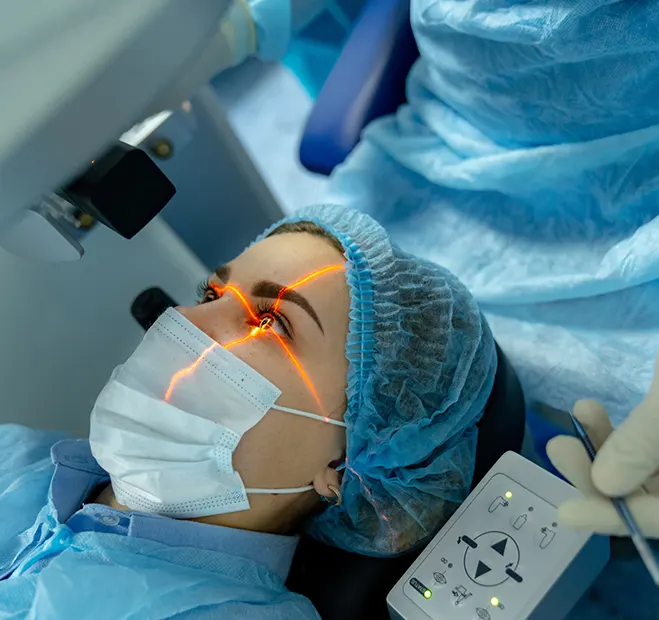
Chirurgie ophtalmique
Traitement de la cataracte au laser
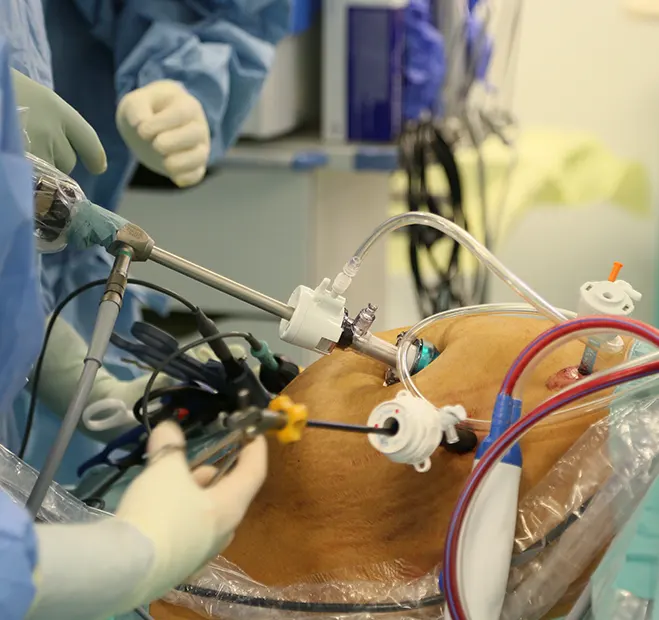
Chirurgie viscérale
Intervention en cœlioscopie
L’accompagnement de la santé mentale
La prise en charge du bien-être psychique en secteur privé garantit une grande confidentialité et une souplesse d’organisation.
Que ce soit pour une psychothérapie, un suivi psychiatrique ou une aide ponctuelle face à une épreuve, le cadre privé permet de construire une alliance thérapeutique solide. Les approches sont variées, allant des thérapies cognitives et comportementales aux approches analytiques. L’accès rapide à un professionnel est un facteur clé pour initier un travail sur soi sans imposer un long délai d’attente.


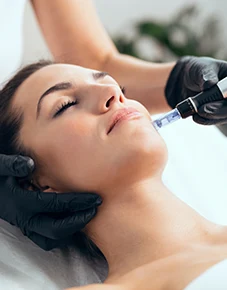


L’expertise de la médecine esthétique
Cette discipline médicale vise à améliorer l’apparence physique par des techniques non invasives ou peu invasives, réalisées par un médecin.


